Dernière modification de l’article le 3 avril 2021 par Admin
Cette crise sanitaire du Covid-19 a révélé à un phénomène assez incroyable : des scientifiques qui se contredisent, qui ne sont pas d’accord. Surprenant non!
C’est vrai que certains scientifiques qui interviennent à la télévision sont en conflits d’intérêts (tout en violant la loi en le cachant) et leurs propos sont sujets à caution.
Mais, nombreux sont ceux (libres de tout conflit d’intérêts) sont sincères dans leurs avis.
Cette crise du Covid-19 est riche d’enseignements. Voici un éclairage pour comprendre comment sont faites les études scientifiques, les études en neurosciences et quelles sont leurs limites.
Cela vous permettra de vous faire une opinion, notamment lorsque vous choisissez vos outils ou vos méthodes pédagogiques en référence sur des études scientifiques ou en neurosciences.
Article et texte réalisés par Jean-François MICHEL Auteur « Les 7 profils d’apprentissage » Éditions Eyrolles 2005, 2013 et 2019
—- Voici la version vidéo —
— Voici la version texte et les références —
Vous entendez des avis de scientifiques totalement divergents. Assez difficile de comprendre. Qui a raison ? Qui dit la vérité ? Qui croire ?
Par exemple, une partie de la communauté scientifique reproche au professeur Didier Raoult, que son traitement l’hydroxychloroquine contre le covid-19 n’a pas fait l’objet d’une étude randomisée.
Et donc de n’avoir aucune validité scientifique.
Quelque part, cette contestation de ces scientifiques fait sens, car l’étude randomisée apporte une preuve scientifique haute, et quasi incontestable.
Malgré tout, cela reste assez incompréhensible, car le prof Didier Raoult est quand même l’un des meilleurs spécialistes des maladies infectieuses au monde, si ce n’est le meilleur [1] .
Vous me direz : quel rapport avec l’éducation et la pédagogie ?
Les mêmes questions se posent en sciences de l’éducation et en psychologie.
Quelles sont les bonnes méthodes, quels sont les bons outils pédagogiques ? Qu’est-ce qui est scientifiquement prouvée et qu’est-ce qui est discutable ?
Là aussi vous pouvez trouver des avis contradictoires chez des spécialistes de la pédagogie et des scientifiques en neurosciences.
Vous savez, que je m’appuie sur des études scientifiques dans mes articles et dans mes vidéos.
Et, j’ai reçu quelques messages qui me demandaient si les études que je citais, et sur lesquelles je m’appuyais étaient bien randomisées.
Est-ce que ces personnes ont raison de me poser cette question ?
Faut-il se fier uniquement aux études randomisées, voire randomisées en double aveugle, juge de paix de la vérité scientifique ?
Que faut-il croire ? Comment construire son opinion ?
La science s’appuie sur 2 types d’études : l’étude observationnelle et l’étude randomisée dont vous avez probablement déjà entendu parler.
L’étude observationnelle
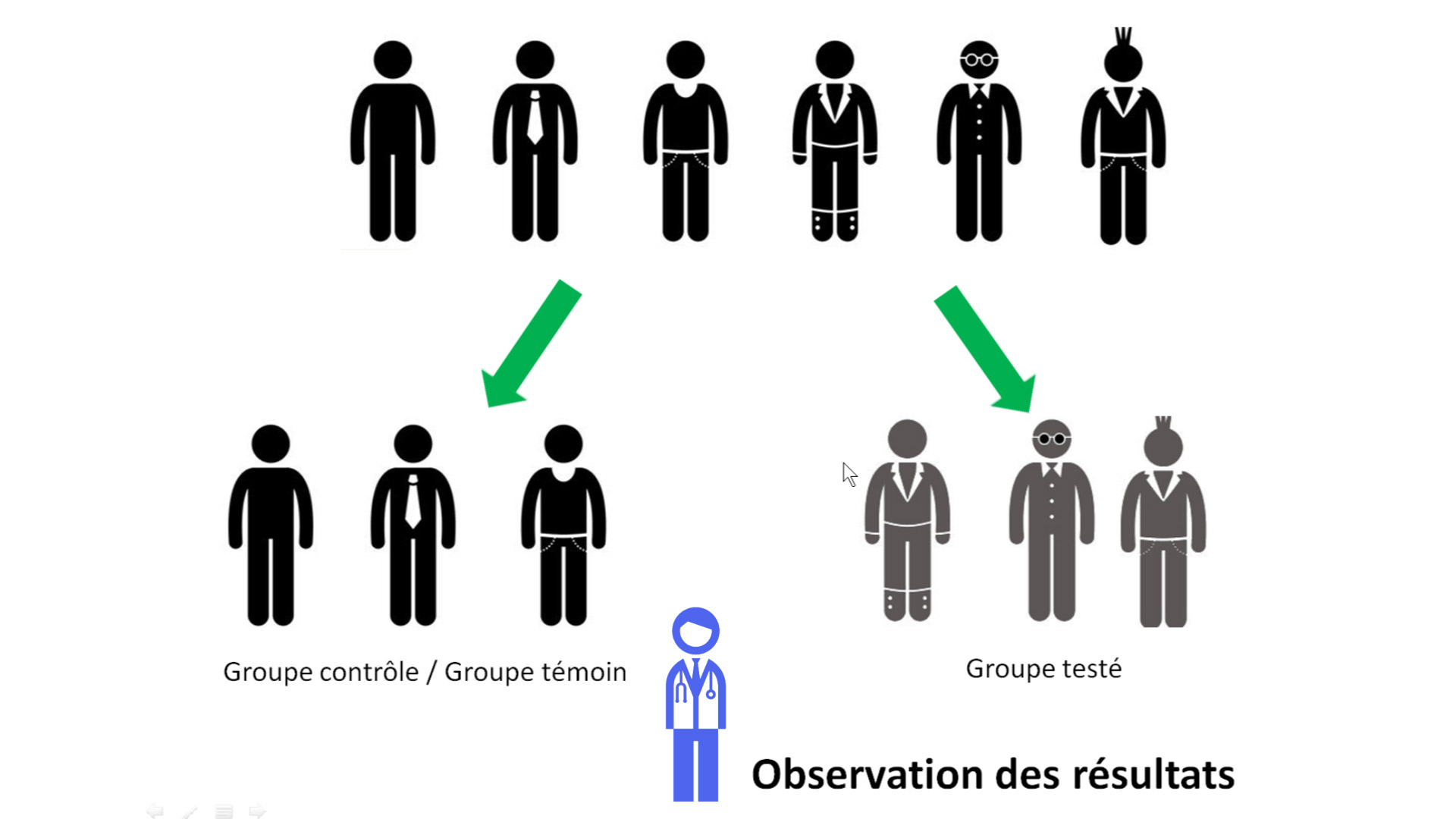
Comme son nom l’indique, l’étude observationnelle porte sur l’observation de résultats.
Par exemple en éducation on peut voir si certains jeux vidéo peuvent augmenter le QI des joueurs.
On constitue alors 2 groupes de personnes : un groupe de joueurs et un groupe de non-joueurs (groupe contrôle).
Ensuite, on mesure le QI. A-t-il augmenté ? Si oui, de combien ?
Une analyse IRM peut renforcer l’étude, pour observer le comportement de certaines zones du cerveau.
Ce qui amène à une validation de l’observation au niveau de la neuroscience.
Dans le domaine de la médecine, comme en épidémiologie pour le covid19, une étude observationnelle tire des conclusions sur l’effet possible d’un traitement sur les participants.
Pour résumer grossièrement on administre un traitement, et on observe les résultats
C’est la démarche du professeur Raoult sur son traitement de l’hydroxychloroquine contre le Covid-19.
Pour information, les études observationnelles médicales recensent 3 types d’études [2]:
- les études de cohortes,
- les études croisées
- et les études de cas-témoins
Mais nous n’allons pas rentrer dans ces détails.
La qualité de la preuve de l’étude observationnelle va dépendre de certains critères comme, par exemple, la taille de l’échantillon testé, la méthodologie.
Contestation de l’étude observationnelle
Lorsque des scientifiques réalisent une étude observationnelle, des biais sont toujours possibles.
Qu’est-ce que cela veut dire ?
Des éléments, des contextes peuvent fausser l’observation, et donc la preuve elle-même.
C’est pour cela que des résultats d’études observationnelles sont soumis à débats, voire même, à controverse dans la communauté scientifique.
Et, c’est même normal.
Si je vous dis que le cancer du poumon est étroitement lié au tabagisme.
Pour vous c’est une évidence. La question ne se pose pas.
Et pourtant, l’étude de Richard Doll (publiée en 1950 dans le British medical journal) [3] qui a été capable de démontrer le lien entre tabagisme et cancer a été vivement contestée du fait des biais possibles.
Notamment sur le fait que l’étude n’a été faite que dans une seule région, à Londres. La pollution pouvant jouer un rôle. Ici c’est le biais.
De nombreux scientifiques indiquaient que ce type d’étude seul ne peut prouver un lien de causalité.
« Cet article est un modèle sur le plan méthodologique, et pourtant il fallut près de dix ans de controverse acharnée avant que la conclusion selon laquelle le tabac est une cause importante du cancer du poumon ne soit reconnue comme valable dans les milieux scientifiques britanniques et américains ».
Alfredo Morabia – Épidémiologie politique des études cas-témoins (1926-1950) [4]
Cela ne vous rappelle pas un débat sur un certain traitement à l’hydroxychloroquine contre le Covid-19 ?
Lorsqu’un nouveau médicament est à l’étude ou lorsqu’un traitement est mis au point, l’observation se fait sur les résultats chez les malades. Ceux-ci sont-ils guéris ? Présentent-ils des effets secondaires ?
Mais les bons résultats peuvent être dus à un effet placebo, c’est-à-dire juste que la croyance en l’efficacité du médicament apporte une guérison, et pas le médicament lui-même.
C’est un biais majeur et bien connu des études cliniques.
L’effet placebo a un effet très puissant. Vous avez déjà entendu que l’esprit détient une grande part dans la guérison.
Et c’est ce que certains scientifiques (libre de tous conflits d’intérêts) reprochent à l’étude observationnelle avec la chloroquine : celui de l’effet placebo.
Les patients viennent à l’IHU, être testé, et sont confiant dans les résultats du traitement. Mais, il est possible que le protocole n’ait qu’un effet placebo.
c’est-à-dire que c’est seulement la croyance en l’efficacité du traitement qui fait ferait la guérison, pas le traitement lui-même.
Une étude randomisée (en double aveugle)
D’où le recours à l’étude randomisée, avec l’option d’être conduite en double aveugle.
Comment ça fonctionne ?
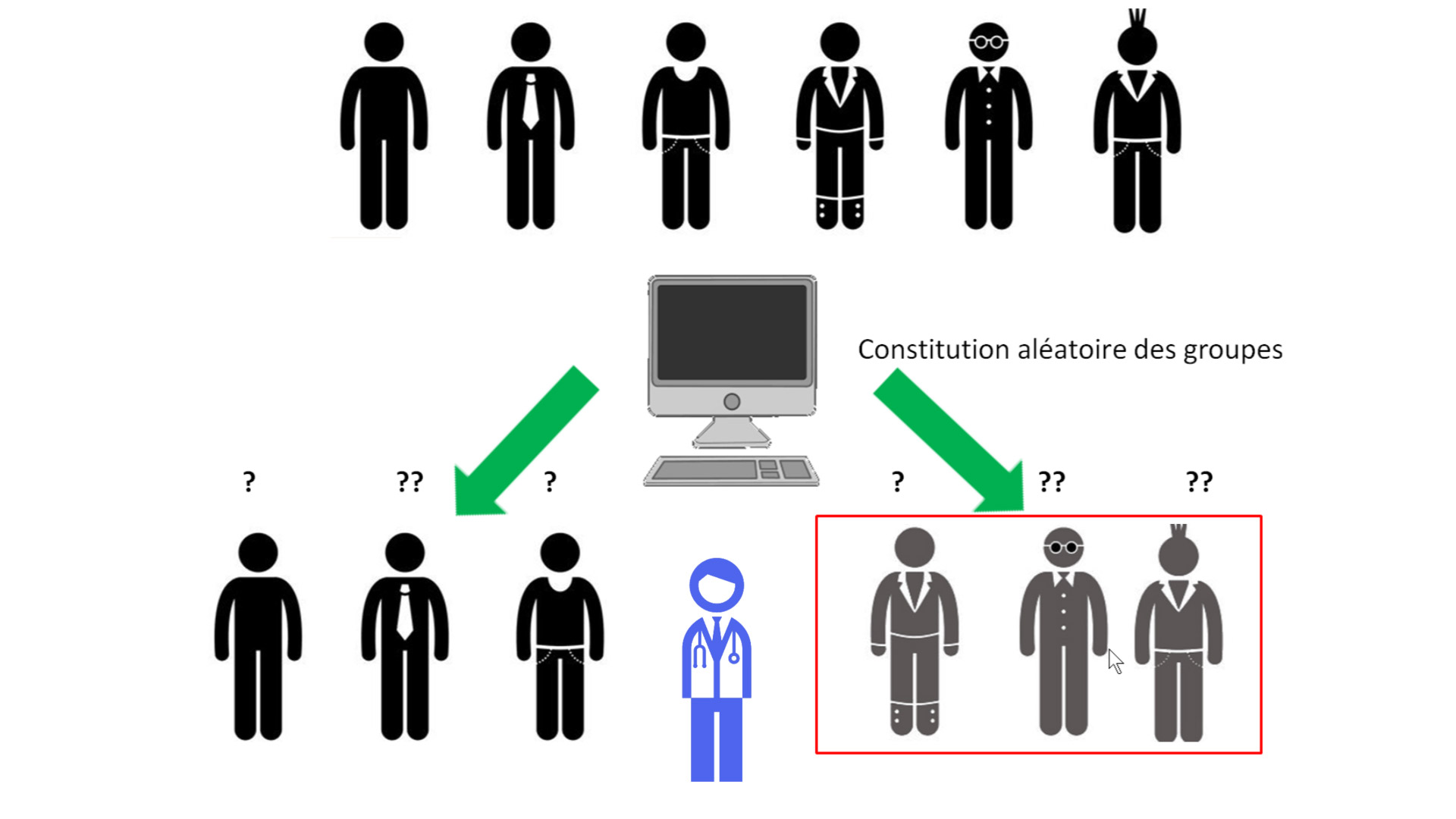
2 groupes de personnes sont constitués au hasard (via un ordinateur).
Un groupe prend le vrai médicament et l’autre un placebo (en général un élément sucré).
Aucun des 2 groupes ne sait ce qu’il reçoit vraiment (en aveugle), le médicament ou le placebo.
Et parfois même, le praticien qui organise l’expérience ne le sait pas non plus (en aveugle aussi) ce qu’il administre aux volontaires des 2 groupes.
C’est ce que l’on appelle une expérience en double aveugle.
Ainsi le biais de l’effet placebo est absent puisque les volontaires de l’étude ne savent pas ce qu’ils reçoivent, et l’expérimentateur non plus.
Alors pourquoi ne pas avoir fait cette étude randomisée pour l’hydroxychloroquine qui clôt toute controverse comme l’indiquait un médecin à la commission d’enquête parlementaire ? [5]
L’étude randomisée n’est pas toujours réalisable. 3 raisons à cela.
Difficulté n°1 de l’étude randomisée : l’aspect légal et déontologique
Dans toute étude clinique randomisée (qui teste un médicament ou un traitement) des conditions légales strictes liées à la déontologie sont à respecter [6].
Surtout quand une maladie ou un virus comme le Covid-19 entraîne la mort.
L’OMS rappelle les conditions de toutes études.
« En effet, en 1966, outre les normes éthiques, l’adoption du Pacte international des droits civils et politiques a conduit à prohiber expressément l’expérimentation médicale non consentie – laquelle est réprimée pénalement et peut même être assimilée à un traitement inhumain et dégradant selon la Cour européenne des droits de l’Homme : c’est ce qui avait motivé la condamnation de la Russie en 2015 » [7].
Si on prend les chiffres de la France par exemple.
Il est ainsi estimé un total de 168 810 cas confirmés de COVID-19 en France au 07 juillet 2020.
Entre le 1er mars et le 7 juillet 2020, 29 933 décès de patients COVID-19 ont été rapportés à Santé publique France. [8]
Cela fait un taux de létalité de 17,7% [9]
Ici cela veut dire que sur 100 personnes de cas confirmés (mais non traités) avec cette étude, potentiellement 18 personnes seraient automatiquement condamnées.
Conclusion : faire une étude randomisée en double aveugle ne respecte pas l’éthique, et donc est interdite. Et les scientifiques peuvent même s’exposer à des poursuites pénales en cas de non-respect.
Cela veut dire que si le Professeur Raoult avait procédé à une étude randomisée pour son traitement, il serait aujourd’hui devant les tribunaux et probablement condamné.
L’étude observationnelle, même si elle ne constitue pas une preuve scientifique du plus haut niveau, est dans ce cas la seule possible. L’OMS précise d’ailleurs.
« Toutefois, dans certains cas, les études observationnelles constituent la méthodologie la plus appropriée, si l’état pathologique étudié est rare, par exemple. En outre, les études observationnelles non interventionnelles sont parfois la seule approche éthique. Par exemple, si l’effet d’un facteur de risque environnemental (tel que l’amiante) est étudié, il n’est pas éthique d’exposer délibérément les participants à ce facteur de risque. » [7]
Difficulté n°2 de l’étude randomisée: l’aspect pratique de réalisation
Très souvent les bonnes conditions pour cette étude randomisée ne sont pas possibles.
Si on revient à notre exemple de l’hydroxychloroquine.
Ici le traitement est efficace au tout début de la contamination. Donc l’échantillon doit être constitué de personnes qui ont été testées, et repérées tôt (avant d’aller à l’hôpital).
Si, le professeur Raoult, malgré tout, avait choisi de faire une étude randomisée, il aurait dû dire aux patients « voilà on fait un essai randomisé, mais il se peut que l’on vous donne qu’une solution sucrée, soit aucun traitement pour le bien de l’étude.
Mais vous avez un risque de mourir » (rappel du taux de létalité en France ici 18%).
Auriez-vous des volontaires ? Vous n’aurez personne !
Donc c’est très compliqué.
C’est pourquoi l’étude « discovery » a été un échec, et l’étude anglaise Recovery ne prenait que des personnes déjà hospitalisées, et donc qui ne reproduisent pas le protocole.
D’ailleurs l’étude « Recovery » réalisée par les médecins anglais a été très fortement critiquée pour son côté non éthique. Les chercheurs s’exposent même à des peines pénales. Les autorités scientifiques indiennes ont d’ailleurs protesté auprès de l’OMS [10].
Difficulté n°3 de l’étude randomisée: la nature du sujet
Il y a le cas où l’étude randomisée n’a pas de sens, car le sujet de l’expérimentation ne le permet pas.
C’est très souvent le cas dans les sciences humaines comme en psychologie ou en sciences de l’éducation.
Si on revient sur notre étude concernant le lien des jeux vidéo et de l’augmentation du QI. Vous comprenez que l’étude ne peut être qu’observationnelle.
Voilà pourquoi les études, même en médecine, sont essentiellement observationnelles.
La qualité de la preuve scientifique est alors en fonction de la taille de l’échantillon et de la rigueur méthodologique pour en limiter au maximum les biais.
Vous comprenez maintenant que la question de savoir si les études sur lesquelles je m’appuie pour faire ce contenu sont randomisées n’a pas de sens.
Quelle différence de qualité entre une étude randomisée et une étude observationnelle ?
On peut se poser la question.
Des chercheurs ont analysé pas moins de 8700 études randomisées durant une période de janvier 2005 à octobre 2017. [11]
Leurs conclusions : ils n’ont pas trouvé de différences significatives entre les conclusions des études randomisées et celles des études observationnelles.
En 2014 déjà un article paru dans le journal médical JAMA concluait [12] :
« Les études observationnelles sont particulièrement utiles pour les situations cliniques peu susceptibles d’être testées à l’aide d’études randomisées, et beaucoup fournissent des preuves valables et fiables dans le monde réel. En fait, une récente revue Cochrane a trouvé peu de preuves que les résultats des études observationnelles et des études randomisées étaient systématiquement en désaccord. […]
En fin de compte, nous devons être ouverts à tous les types de preuves et nous appuyer sur une science clinique rigoureuse pour guider la pratique. »
Les biais cognitifs
Comment expliquer que des scientifiques, qui n’ont pas de conflit d’intérêts avec l’industrie pharmaceutique, sincères dans leur opinion, refusent toute preuve scientifique autre que par l’étude randomisée.
Car, ils sont des êtres humains où des biais cognitifs sont en action.
Qu’est-ce qu’un biais cognitif ? Je reprends ici une très bonne définition dans Wikipédia :
« Un biais cognitif est une distorsion dans le traitement cognitif d’une information. Le terme biais fait référence à une déviation systématique de la pensée logique et rationnelle par rapport à la réalité. Les biais cognitifs conduisent le sujet à accorder des importances différentes à des faits de même nature et peuvent être repérés lorsque des paradoxes ou des erreurs apparaissent dans un raisonnement ou un jugement. » [13]
Biais cognitif de la confirmation d’hypothèse
Le biais de confirmation d’hypothèse est la tendance à consolider son opinion ou son jugement en valorisant les éléments qui vont dans le sens de cette opinion, et en minorant voire en ignorant les éléments qui la contredisent.
Ainsi un scientifique dans le domaine médical, qui reste un être humain, qui ne jure que par l’étude randomisée, juge de paix de la vérité scientifique selon lui, sera assez peu réceptif aux arguments contraires comme ceux exposés dans cet article.
Il aura tendance à rester sur son opinion de départ surtout quand il est amené à s’exprimer publiquement.
Biais cognitif de la conformité
À ce biais cognitif peut s’ajouter le biais cognitif de conformité
Le biais de conformité, est la tendance de tout être humain, à délaisser son raisonnement, ou son avis personnel, pour rallier l’avis de la majorité – indépendamment du bien-fondé de celui-ci.
Voilà comment expliquer toute cette confusion, et l’émergence d’avis scientifiques différents, et parfois contradictoires qui, sauf conflits d’intérêts, sont généralement sincères. Bref tout cela est bien normal.
La science n’est pas la vérité
Le problème est que le public à tendance à croire que la science dit la vérité, et donc qu’il y aurait qu’une seule opinion possible.
C’est une pure fiction.
« Si vous mettez 50 médecins sur un plateau TV vous aurez environ 40 avis différents… Quand j’ai fait mon AVC (en 2018) 5 médecins sont passés à côté, il a fallu consulter le 6ème qui m’a dit Mr. Onfray vous faite un AVC » [14]
Michel ONFRAY (Philosphe)
« Le principe de la science, sa définition presque, sont les suivants : le test de toute connaissance est l’expérience. L’expérience est le seul juge de la vérité scientifique. »
Richard Feyman Académie des sciences [15]
« La science n’est pas la vérité, la science est la plausibilité. C’est à la fois la fragilité, la précarité »
Hubert Reeves (Astrophysicien) [16].
« Une bonne partie de la littérature scientifique, peut-être la moitié, est sans doute tout simplement fausse.
Affligée par des études sur de petits échantillons, des effets minuscules, des analyses exploratoires non valables, pétrie de flagrants conflits d’intérêts, avec de plus une obsession de participer aux tendances à la mode mais sans importance, la science à pris un virage vers l’obscur.»
Dr Richard Horton, éditeur en chef du magazine médical The Lancet, [17]
Quelles leçons tirer ?
Quelle que soit la méthode pédagogique, les outils que vous utilisez, considérez les résultats que vous avez ou que vous obtenez. Ils sont bons ? Alors, gardez votre pratique.
S’ils ne sont pas satisfaisants, alors changez de méthode.
À vouloir LA preuve scientifique vous n’agissez pas, vous n’expérimentez pas. Le pire est qu’il est probable que vous ne la trouveriez jamais.
Le risque est de tomber dans un intellectualisme, où durant ce temps, rien ne se fait.
Ce n’est pas parce qu’aucune preuve scientifique n’a été trouvée (faut-il encore la chercher correctement) que cela n’existe pas !
Enfin, la notion de preuve scientifique reste complexe, elle ne tient pas à une méthode (étude randomisée ou pas).
Nota – A ce jour plus de 120 études (non frauduleuses) sur l’efficacité de l’hydroxicloroquine ont été réalisées dans le monde [18]
Références et sources
[1] Portail Exertscape https://expertscape.com/ex/communicable+diseases
[2] http://www.patientsacademy.eu/fr/glossary/etude-observationnelle-non-interventionnelle/
Id., The mortality of doctors in relation to their smoking habits : A preliminary report, British medical journal, 2 (1954), 1451-1455. https://www.cairn.info/revue-d-histoire-des-sciences-2011-2-page-225.htm#
[4] Alfredo Morabia – Épidémiologie politique des études cas-témoins (1926-1950)
Dans Revue d’histoire des sciences 2011/2 (Tome 64), pages 225 à 242
Alfredo Morabia est un médecin, épidémiologiste. Il est actuellement professeur d’épidémiologie au Barry Commoner Center for Health and the Environment du Queens College, City University of New York.
[5] Audition parlementaire min
[6] « Essais cliniques en situation de pandémie : quelles sont les règles ? » https://theconversation.com/essais-cliniques-en-situation-de-pandemie-quelles-sont-les-regles-133730
[7] « Lignes directrices internationales d’éthique pour la recherche en matière de santé impliquant des participants humains » OMS 2016 https://cioms.ch/wp-content/uploads/2017/11/International-Ethical-Guidelines-FINAL_FRENCH.pdf
[8] Santé publique France « COVID-19Point épidémiologique hebdomadaire du 9 juillet 2020 » https://www.santepubliquefrance.fr/maladies-et-traumatismes/maladies-et-infections-respiratoires/infection-a-coronavirus/documents/bulletin-national/covid-19-point-epidemiologique-du-9-juillet-2020
[9] « Selon le décompte tenu par l’université Johns-Hopkins et qui agrège plusieurs sources officielles, on recense au 24 juin 478 221 décès dans le monde pour 9 295 365 cas confirmés. Cela donne un taux de létalité apparent global de 5,14 %. » https://www.ouest-france.fr/sante/virus/coronavirus/coronavirus-quel-est-vraiment-le-taux-de-letalite-du-covid-19-6882368
[10] « ICMR writes to WHO disagreeing with HCQ assessment, officials say international trial dosage four times higher than India » https://www.newindianexpress.com/nation/2020/may/29/icmr-writes-to-who-disagreeing-with-hcq-assessment-officials-say-international-trial-dosage-four-ti-2149702.html
[11] « Enregistrement des essais randomisés publiés: une revue systématique et une méta-analyse » https://bmcmedicine.biomedcentral.com/articles/10.1186/s12916-018-1168-6
[12] « Résultats des soins de santé évalués avec des conceptions d’études observationnelles par rapport à ceux évalués dans des essais randomisés » Cochrane Database Syst Rev. 29 avril 2014 https://pubmed.ncbi.nlm.nih.gov/24782322/
[13] https://fr.wikipedia.org/wiki/Biais_cognitif
[14] LCI interview de Michel Onfray par Darius Rochebin Oct 2020 – https://youtu.be/cqCNfWXgI14
[15] Richard Feyman Académie des sciences [15] « Rationalité scientifique aujourd’hui. » 2016. Page 44 – https://fr.wikipedia.org/wiki/Richard_Feynman
[16] https://www.franceculture.fr/emissions/la-methode-scientifique/lecon-de-cloture-par-hubert-reeves-0
Hubert Reeves : https://fr.wikipedia.org/wiki/Hubert_Reeves
[17] Dr Richard Horton à propos de la science biomédicale Volume 385 du 11 avril 2015. Voir l’analyse et la recherche https://www.agoravox.fr/actualites/sante/article/la-moitie-des-etudes-biomedicales-169181
[18] Le nombre d’études dans le monde sur l’hydroxychloroquine https://c19study.com/.


Merci pour cette réflexion.
La science comme la pédagogie, c’est dans un premier temps accepter de ne pas tout savoir et donc bousculer ses certitudes. Lâcher-prise.
C’est, avant de considérer son opinion comme vraie, vérifiable, vérifiée, avoir vraiment fait le tour de la question. Dans les débats contradictoires ambiants, j’ai souvent l’impression que chacun s’accroche à l’idée de convaincre l’autre à tout prix sans écouter et surtout sans perspective de vouloir changer !
Bonjour,
Merci pour votre message.
Vous avez très bien résumé la chose.
En effet. Dans ce cas là, le mieux est de s’éloigner du débat (stérile) est de mettre en avant ses résultats. J’avais un collègue qui disait « Il y a ceux qui parlent, qui gesticulent pour avoir raison, mais qui ne font rien d’autres de concrets, et d’autres qui font (que l’on entend généralement peu) ».
Le dogme est bien plus présent dans l’éducation et la pédagogie, car l’absence de résultat ne remet pas en cause le poste même du praticien (ici l’enseignant). En formation c’est moins vrai : si les stagiaires ne sont pas contents, le formateur reste rarement en poste.
Bien entendu un très grand nombre d’enseignants sont très soucieux des résultats. C’est un métier qui se fait essentiellement par vocation, voire même dans certaines zones sensibles par héroïsme.
Bien cordialement
Jean-François
Des scientifiques qui se contredisent, c’est cela même qui fait la richesse de la science. La science n’est pas que pure vérité, elle n’est pas une vérité absolue et elle n’est pas figée. Elle bouge, elle change et elle n’est que contradiction. Car une vérité peut venir contredire une autre vérité. Mais, sachez que c’est cela même qui constitue sa richesse.
Merci pour cette excellente intervention.
Bonsoir,
Merci pour votre message.
En effet, vous avez raison.
C’est comme l’histoire de la plasticité du cerveau : elle fut abordée par Santiago Ramón y Cajal, prix Nobel de physiologie/médecine en 1906. Mais c’était « osé » d’aborder cela où la science pensait que le cerveau était figé. Il a fallu attendre un article en 1969 de Geoffrey Raisman pour qu’il y ait un changement d’opinion parmi les neurobiologistes.
C’est uniquement avec l’IRM dans les années 90, et une popularisation dans les années 2000 que la plasticité du cerveau devient chose admise. Que de chemin! Et encore, on connait si peu de choses du cerveau.
Jean-François
C’est un lapsus interessant de constater que l’étude observationnelle devient ici obsessionnelle 😉
Bonjour,
Merci beaucoup pour ce signalement… Belle coquille en effet! Un lapsus du correcteur automatique qui a fait la correction un peu trop rapidement. 😉
Bien cordialement
Jean-François
Jean-François